Une équipe de bio-ingénieurs du Georgia Institute of Technology étend la précision et la puissance de la thérapie qui révolutionne déjà l’oncologie.
La thérapie cellulaire CAR-T a été saluée par les patients, les chercheurs cliniques, les investisseurs et les médias comme un remède exceptionnel pour certains types de cancer.
En quoi consiste la thérapie CAR-T
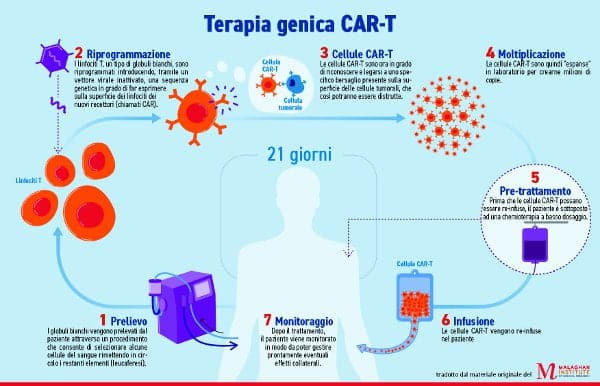
La thérapie consiste à créer en laboratoire les propres lymphocytes T du patient, un type de globule blanc. Un récepteur d'antigène chimérique (CAR) est ensuite ajouté, et enfin les cellules immunitaires CAR-T « personnalisées » sont renvoyées dans le corps du patient, où elles recherchent et détruisent les cellules tumorales. C'est comme ça que ça marche, quand ça marche.
Il s’agit d’un nouveau domaine de l’immunothérapie en évolution et en expansion rapide. À l’heure actuelle, plus de 500 essais cliniques sont menés dans le monde sur les cellules CAR-T pour le traitement du cancer.
CAR-T : pour beaucoup, mais pas pour tout le monde
La thérapie CAR-T s'est avérée très efficace pour les patients atteints de cancers liquides qui circulent dans le sang, comme la leucémie
Gabe Kwong, Département de génie biomédical de Georgia Tech et Emory.
Malheureusement, pour les tumeurs solides (sarcomes, carcinomes), les CAR-T ne fonctionnent pas bien, pour plusieurs raisons. Un gros problème est que les cellules CAR-T sont immunodéprimées par le microenvironnement tumoral.
Kwong et ses collègues apportent des modifications cellulaires pour améliorer la manière dont les cellules CAR-T combattent le cancer. Ils ont ajouté un « interrupteur génétique marche-arrêt » aux cellules et développé un système de contrôle à distance qui envoie les cellules T modifiées dans des « missions de précision » du microenvironnement tumoral, où elles tuent la tumeur et préviennent la récidive.

L'équipe a illustré la nouvelle méthode dans une étude récemment publié dans la revue Nature Biomedical Engineering.
La dernière étude
Kwong et ses collègues explorent, comme mentionné, la possibilité de contrôler à distance les thérapies cellulaires. Un moyen de « cibler » précisément l’IA tumeursoù qu'ils soient dans le corps. Comme, comment? activer les cellules CAR-T avec de la chaleur lorsqu'ils sont déjà à l'intérieur des tumeurs, surmontant les problèmes d'immunosuppression.
Lors d'un test sur des souris, les chercheurs ont envoyé des impulsions laser depuis l'extérieur du corps de l'animal, là où se trouve la tumeur. Les nanotubes d'or injectés dans la zone tumorale ont transformé les ondes lumineuses en chaleur localisée, élevant la température à 40-42 degrés Celsius (104-107,6 F). C'est juste assez pour actionner l'interrupteur des cellules CAR-T, mais pas si chaud que cela endommagerait les tissus SAIN ou les cellules CAR-T elles-mêmes.
Une fois « activées », les cellules CAR-T commencent à faire leur travail, augmentant l’expression de protéines anticancéreuses.

Une incroyable mise à niveau génétique
La véritable nouveauté de cette étude, explique Kwong, réside dans le génie génétique appliqué aux cellules CAR-T. Un travail acharné, qui a duré trois ans.
Désormais, les cellules CAR-T disposent d’un « interrupteur » qui réagit à la chaleur et à d’autres améliorations : elles ont littéralement été « recâblées » pour produire des molécules qui stimulent le système immunitaire. Et de les produire uniquement là où ils sont nécessaires.
Ces protéines anticancéreuses sont vraiment efficaces, mais elles sont trop toxiques pour être administrées par voie systémique. Avec notre approche, nous obtenons tous les avantages sans les inconvénients.
Gabe Kwong
Les résultats? Extraordinaire
La dernière étude montre que la thérapie CAR-T a guéri le cancer chez la souris. L'approche de l'équipe a non seulement tué les tumeurs, mais a également évité les rechutes, ce qui est essentiel pour la survie à long terme.
D’autres études approfondiront la personnalisation des cellules CAR-T et la manière dont la chaleur sera rayonnée vers la zone tumorale.
"Sur les humains, nous utiliserons des ultrasons focalisés, absolument non invasifs et capables d'affecter n'importe quelle partie du corps", explique Kwong. « L'une des limites du laser est qu'il ne pénètre pas très loin dans le corps. En cas de malignité profonde, cela pose problème. Nous voulons éliminer les problèmes. »